In eerdere hoofdstukken is de invloed van vroegdiagnostiek op het aantal patiënten een paar keer aan bod geweest. In deze bijdrage diep ik dat verder uit. Als je hoofdstuk 10 – 12 nog niet hebt gelezen, kun je dat beter eerst doen. Die kennis heb je nodig om dit hoofdstuk te begrijpen. Daarnaast leg ik een aantal belangrijke epidemiologische begrippen uit.

- Figuur 1. Het aantal nieuwe kankerpatiënten in 2017 in Nederland. Aparte getallen voor mannen en vrouwen. In totaal worden huid- en darmkanker het meest gevonden. Omdat deze zowel bij mannen als bij vrouwen voorkomen, is dat in de figuur niet goed te zien. (Bron IKNL, http://www.cijfersoverkanker.nl)
Enkele epidemiologische begrippen
Epidemiologie is de wetenschap die zich bezighoudt met cijfers over ziekte. Hoe vaak komt een ziekte voor? Verandert dat over de tijd? Hoe komt dat? Wat zijn oorzaken van ziektes? Met dit soort vragen houden epidemiologen zich bezig. Het is handig om een paar begrippen te kennen.
Incidentie. Het aantal nieuwe patiënten met een bepaalde ziekte. Wordt meestal per jaar weergegeven. Zo werd in Nederland in 2017 bij bijna 110.000 mensen kanker gevonden. De incidentie was dus 110.000. Maar zo’n getal zegt heel weinig. Want, hoe kun je dit vergelijken met de cijfers van bijvoorbeeld Frankrijk? Daarom wordt de incidentie meestal weergegeven per aantal inwoners. De incidentie van kanker in Nederland 2017 was: 642 per 100.000 inwoners. Op deze manier is het wel te vergelijken met cijfers van andere landen. Ook is het zo mogelijk om de trend over meerdere jaren zichtbaar te maken.
Maar, er is nog een probleem. De samenstelling van de bevolking verandert door de tijd en kan ook tussen landen verschillen. Zie figuur 2a hieronder. Deze laat de incidentie van kanker in Nederland van 1990 – 2017 zien. Er is een behoorlijke toename te zien. Kanker komt vaker voor bij ouderen. In de afgelopen decennia is de levensverwachting behoorlijk gestegen. Dat zou de stijging geheel of gedeeltelijk kunnen verklaren. Gelukkig kan dit worden gecorrigeerd. Figuur 2b laat ook de incidentie van 1990 – 2017 zien. Nu gestandaardiseerd (ESR = European standardized ratio). Er is nog steeds een toename, maar die is veel geringer. Dus de gestegen incidentie wordt inderdaad gedeeltelijk verklaard door de vergrijzing.
Dus incidentie kan het beste per aantal inwoners en gestandaardiseerd worden weergegeven. Toch staat in bijvoorbeeld krantenberichten altijd het aantal patiënten genoemd. Dat spreekt kennelijk veel meer aan.

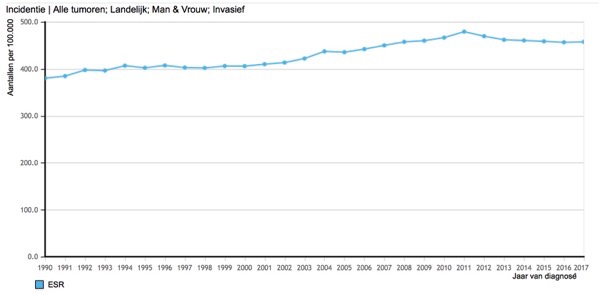
- Figuur 2. Incidentie van kanker in Nederland 1990 – 2017, aantallen/100.000. 2a (boven) niet gecorrigeerd; 2b (onder) gecorrigeerd (Bron IKNL, http://www.cijfersoverkanker.nl)
Prevalentie. Dit is het aantal patiënten dat op een bepaald moment een bepaalde ziekte heeft. De prevalentie kan – net als de incidentie – worden weergegeven als aantal per bijvoorbeeld 100.000 en gecorrigeerd worden voor de leeftijdsopbouw. Het IKNL gebruikt voor kankerprevalentie een iets andere methode. Het aantal mensen bij wie kanker is vastgesteld en die na xx5, 10 of 20 jaar nog in leven zijn. Figuur 3 laat de 10 jaars prevalentie van kanker in Nederland zien (in aantallen). Het aantal mensen dat kanker heeft of heeft gehad is dus bijna verdubbeld. Als een ziekte een traag beloop heeft, kan de prevalentie hoog worden, ook al is de incidentie laag.
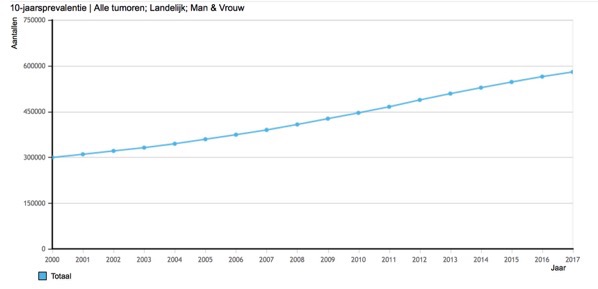
- Figuur 3. 10-jaars prevalentie van kanker in Nederland 2000 – 2017, aantallen (Bron IKNL, http://www.cijfersoverkanker.nl)
Mortaliteit. Dit is het aantal patiënten dat in een bepaalde periode overlijdt aan een bepaalde ziekte. Je kunt ook zeggen dat mortaliteit de incidentie van sterfte is. Er geldt dan ook precies hetzelfde als wat hierboven over incidentie staat beschreven. In figuur 4 staat de gestandaardiseerde mortaliteit van kanker in Nederland 1990 – 2017 voor mannen en vrouwen. Het komt wellicht vreemd over dat het totaal (man + vrouw) lager ligt dan mannen alleen. Dat komt omdat het aantallen per 100.000 zijn.
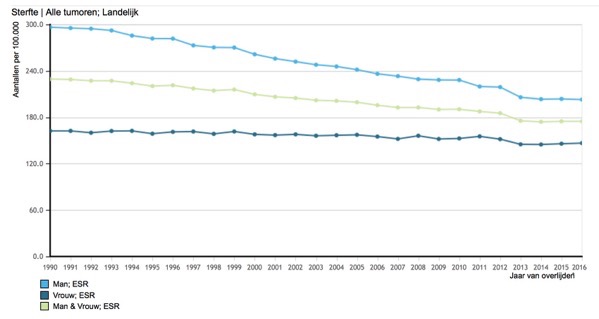
- Figuur 4. Mortaliteit van kanker in Nederland 1990 – 2017, aantallen/100.000, gecorrigeerd. Mannen: lichtblauw, vrouwen: donkerblauw, totaal: lichtgroen. (Bron IKNL, http://www.cijfersoverkanker.nl)
Overleving. Het percentage patiënten dat na een bepaalde periode nog in leven is. Meestal wordt voor kanker de 5-jaars en de 10-jaars overleving bepaald. Ook de overleving kan worden gecorrigeerd voor verwachte sterfte. De overleving kan ook worden weergegeven als het percentage patiënten dat een bepaalde vorm van kanker overleeft (of overlijdt aan iets anders). Ik kom daar in één van de laatste hoofdstukken uitgebreider op terug. Er is trouwens iets geks aan de hand met overleving. Je zou denken dat mortaliteit + overleving = het aantal patiënten. Een patiënt overlijdt wel of niet aan kanker. Een tussenweg is er niet. En toch klopt dat sommetje niet.
Wat doet vroegdiagnostiek met het aantal patiënten?
Figuur 5 laat de gecorrigeerde incidentie van darmkanker in Nederland zien van 2005 – 2017. Je ziet een geringe toename van 2005 – 2013. De jaren daarna zie je een plotselinge stijging, gevolgd door een daling. In 2017 is de incidentie weer op het niveau van 2005 – 2013. Hoe komt dat?
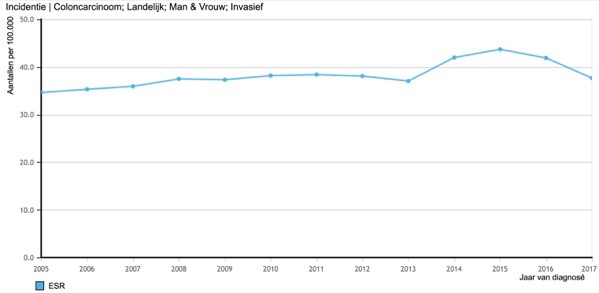
- Figuur 5. Incidentie van darmkanker in Nederland 2005 – 2017, aantallen/100.000, gecorrigeerd. (Bron IKNL, http://www.cijfersoverkanker.nl)
Met screening wordt de diagnose naar voren gehaald: de lead-time. Zie hiervoor ook hoofdstuk 10. Aan het einde van de lead-time krijgt iemand klachten en gaat daarmee naar de dokter. Dan wordt op dat moment de diagnose darmkanker gesteld. Als met screening wordt gestart, komt er een groep patiënten bij. Namelijk de mensen die nu nog geen klachten hebben, maar bij wie de tumor wel met screening is te vinden. Met de start van screening worden de patiënten ‘van de toekomst’ nu al gevonden. Daarnaast komen er nog steeds mensen met klachten van hun tumor bij. De incidentie zal dus plotseling toenemen. Ik probeer dat duidelijk te maken in figuur 6.
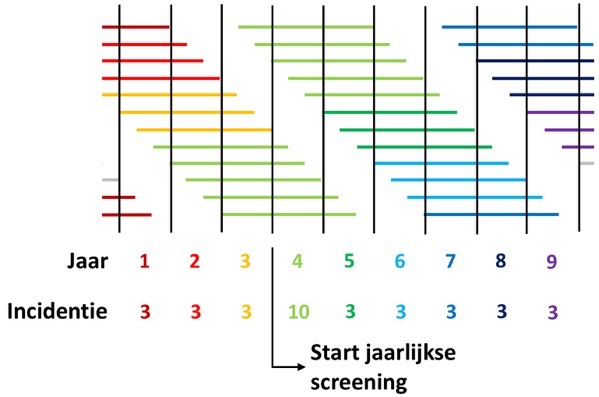
- Figuur 6. Schematische weergave van de incidentie na starten van screening. Zie de tekst voor verdere uitleg.
Het ziet er wellicht erg complex uit, maar dat valt erg mee. We zijn deze figuur al tegengekomen in hoofdstuk 12. Elk streepje stelt weer de lead-time van één tumor voor. Om het duidelijk te maken, heb ik alle tumoren een kleur gegeven voor het jaar waarin de diagnose wordt gesteld. Dus de oranje tumoren worden gevonden in het 3e jaar, de lichtgroene in het 4e jaar enzovoort. In het 1e – 3e jaar worden er 3 tumoren gevonden. Steeds aan het einde van de lead-time. Precies wat je verwacht als er geen screening plaatsvindt.
In het 4e jaar wordt de jaarlijkse screening gestart. En plotseling worden alle tumoren gevonden waarvan de lead-time in het 4e jaar ligt. De 3 tumoren die sowieso in dat jaar gevonden zouden zijn vanwege klachten. Maar daarnaast ook 7 tumoren die zonder screening pas later gevonden zouden worden. Vanaf het 5e jaar worden er weer 3 tumoren per jaar gevonden. Dat is namelijk het aantal tumoren dat er per jaar komt. De abrupte stijging wordt dus gevolgd door een even abrupte daling tot het niveau voor het starten van de screening. En dat is precies wat je in figuur 5 kunt zien, want in 2014 is het bevolkingsonderzoek darmkanker gestart. Er is echter wel een verschil: de diagnose wordt eerder gesteld. En dat is de bedoeling bij screening.
In de voorgaande hoofdstukken heb ik voornamelijk borstkanker als voorbeeld gebruikt. Hoe zit het daarmee? Figuur 7 laat de incidentie van borstkanker in Nederland 1988 – 2003 zien, gecorrigeerd voor de leeftijd. De onderste lijn zijn vrouwen van 30 t/m 49 jaar; de middelste lijn 50 t/m 69 jaar en de bovenste lijn 70 jaar en ouder.
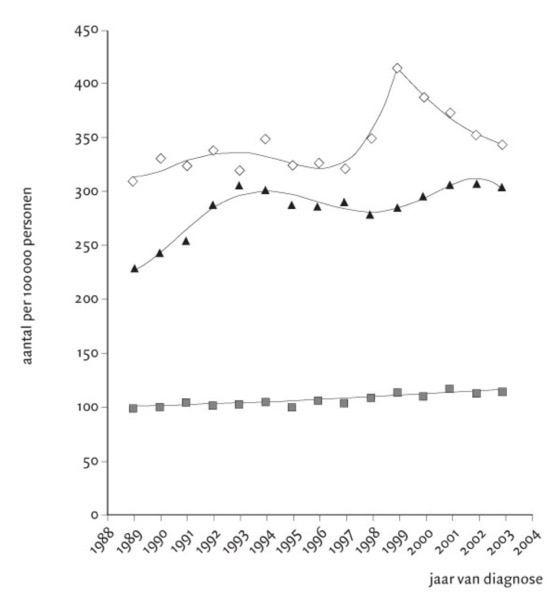
- Figuur 7. Incidentie van borstkanker in Nederland 1988 – 2003. Grijze vierkantjes 30 t/m 49 jaar; zwarte driehoekjes 50 5/m 69 jaar; open ruitjes 70 jaar en ouder. (Bron: Siesling S et al. Ned Tijdschr Gen 2006;150:2490-6)
Het bevolkingsonderzoek borstkanker is in Nederland gestart in 1989 voor vrouwen van 50 t/m 69 jaar. In de jaren daarna is – zoals te verwachten – inderdaad een behoorlijke stijging van de incidentie te zien. Dit daalt weer wat na 1993, maar komt niet meer in de buurt van de incidentie van 1988. Kennelijk is hier nog iets anders aan de hand. De verklaring is: overdiagnostiek (hoofdstuk 13). Ik laat dat weer heel schematisch zien in figuur 8.
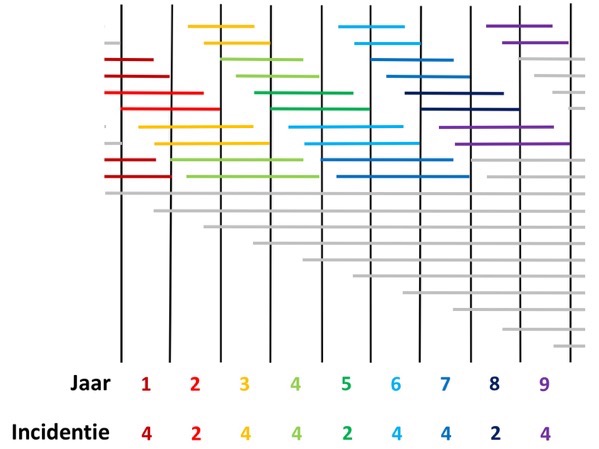
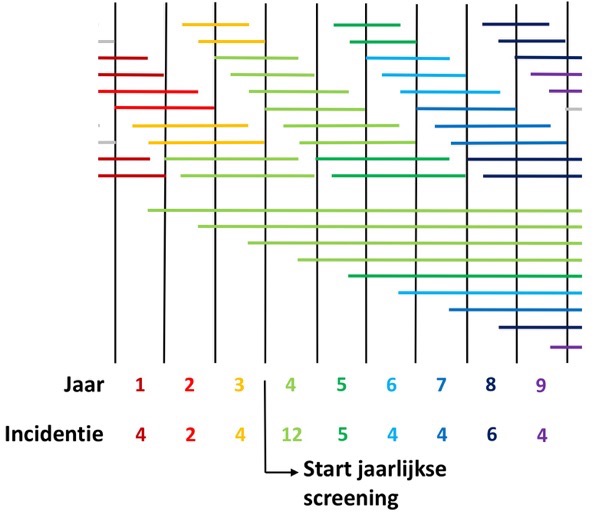
- Figuur 8. Schematische weergave van kankerincidentie waarbij rekening wordt gehouden met overdiagnostiek. 8a (boven): situatie zonder screening. 8b (onder): situatie met screening. Zie de tekst voor verdere uitleg.
Het lijkt op figuur 6. Ook hier krijgen de tumoren de kleur van het jaar waarin de diagnose wordt gesteld. Er zijn 2 verschillen met figuur 6. 1) Ik heb lead-time van verschillende lengte gebruikt. Dat is wat In werkelijkheid ook gebeurt. 2) Er ontstaat ieder jaar één tumor die nooit klachten gaat geven: overdiagnostiek. De lead-time loopt dan ook ‘eindeloos’ door (zie ook figuur 3 in hoofdstuk 13). De tumoren in het grijs worden niet gevonden. Je ziet nog steeds de abrupte stijging in het 4e jaar. Daarnaast zie je dat de incidentie op een hoger niveau blijft dan voor de start van de screening.
De bovenste lijn in figuur 7 laat vanaf 1998 ook een plotselinge piek zien. Dit is te verklaren doordat in 1998 de leeftijd van het bevolkingsonderzoek borstkanker is uitgebreid van 50 t/m 69 jaar naar 50 t/m 74 jaar.
Andere effecten
In hoofdstuk 4 en 5 heb ik beschreven dat door betere diagnostiek zoals gevoeligere tests en betere scans het aantal patiënten zal toenemen. Hetzelfde gebeurt als de grenzen van wat we normaal vinden worden aangescherpt. Als dit in een screeningssituatie gebeurt, zullen de effecten zoals die hierboven staan beschreven worden versterkt. Daarnaast neemt daarmee het risico op overdiagnostiek toe (zie ook hoofdstuk 13). Daarmee neemt het aantal nieuwe patiënten extra toe.
Ik heb vooral over incidentie gesproken en nauwelijks over de prevalentie. Vele ziektes kunnen een lang beloop hebben. Een tijdelijke stijging van de incidentie kan dan zorgen voor een langdurige forse stijging van de prevalentie. Daarnaast is prevalentie bij kanker een lastig begrip. Blijft iemand altijd kankerpatiënt? Wat als iemand genezen is verklaard? Hoe vertaal je dat in de cijfers?
Samenvattend
Incidentie: het aantal nieuwe patiënten met een ziekte. Wordt meestal gecorrigeerd voor verschillen in bevolkingsopbouw.
Prevalentie: het aantal patiënten dat op een bepaald moment een ziekte heeft
Mortaliteit: het aantal mensen dat overlijdt aan een ziekte. Kan net als mortaliteit worden gecorrigeerd.
Na het starten van screening zal de incidentie stijgen doordat de diagnose naar voren wordt gehaald. Die stijging hoort weer te verdwijnen. Als er door screening overdiagnostiek optreedt, blijft het aantal patiënten op een hoger peil dan voor de screening. Deze effecten zullen versterkt worden door gevoeliger testen of het aanscherpen van normen.
Volgend hoofdstuk (15). Effect van vroegdiagnostiek op kankerstadium en kwaadaardigheid.
Vorig hoofdstuk (13). Overdiagnostiek en overbehandeling. Het tweede grote probleem van screening