Voor diverse aandoeningen wordt de grens van wat we afwijkend noemen vastgesteld door experts. In deze aflevering bespreek ik wat er gebeurt als die grens wordt aangepast. Het lijkt op wat we in hoofdstuk 4 hebben gezien. Maar er is ook een duidelijk verschil.

“Dokter, het is raar. Een paar jaar geleden was mijn PSA 3,5 en vond de huisarts het normaal. Nu is de waarde 3,8 en word ik naar u verwezen.”
“Dat klinkt inderdaad raar. Toch klopt het. In de tussentijd is de grens van normaal PSA verlaagd van 4 naar 3. Dus die 3,5 was toen niet afwijkend, maar de 3,8 van nu vinden we wel afwijkend.”
“Toch is het vreemd. Eigenlijk is er met mij niets veranderd.”
“U heeft gelijk. U bent niet veranderd, wij zijn veranderd. De Nederlandse huisartsen en urologen hebben dat gezamenlijk zo afgesproken.”
Wat is normaal? Wat is afwijkend?
Wat is een normale bloeddruk en wanneer heeft iemand hoge bloeddruk? Wanneer heb je suikerziekte? Wanneer is het cholesterol verhoogd? Wanneer heb je een verhoogd PSA? Allemaal voorbeelden waarbij de grenzen van normaal en afwijkend zijn vastgesteld door experts. Dat doen die experts niet ergens in een achterkamertje, maar tijdens grote congressen. Ze baseren zich daarbij op grote wetenschappelijke onderzoeken. Vaak zijn die normen internationaal afgesproken, maar niet altijd. Er kunnen daardoor internationale verschillen bestaan. Als je dit over een langere tijd bekijkt (tientallen jaren), worden die normen meestal steeds scherper. We worden steeds strenger. Dat is op zich best logisch als je dat vanuit de geschiedenis bekijkt.
Een voorbeeld. Halverwege de 20e eeuw, was er voor de meeste mensen met hoge bloeddruk geen behandeling. Rond die tijd kwamen de eerste bloeddrukverlagende medicijnen beschikbaar. Die werden vooral getest bij patiënten met een heel hoge bloeddruk. Die patiënten liepen een enorm risico om binnen één jaar grote gezondheidsproblemen te krijgen. Die eerste onderzoeken lieten dramatische verbeteringen zien. In de jaren daarna werden vele onderzoeken gedaan bij mensen die steeds minder ernstig verhoogde bloeddruk hadden. Door deze ontwikkelingen konden steeds meer mensen met hoge bloeddruk behandeld worden. Dat heeft voor een sterke vermindering van sterfte door hart- en vaatziekten gezorgd. De grens voor hoge bloeddruk ligt al lang bij 140/90. Maar sinds een aantal jaar wordt nu ook wel gesproken over ‘pré-hypertensie’ (letterlijk: vóór hoge bloeddruk) bij mensen met een bloeddruk tussen 120/80 en 140/90. Je voelt al aan: er wordt aan de grens ‘getrokken’. Hetzelfde geldt bijvoorbeeld voor suikerziekte en dan vooral type 2 suikerziekte dat ook wel ouderdomssuiker wordt genoemd. De bovengrens van normaal glucose is 6.1, boven 7.0 spreek je van suikerziekte. Iemand met een nuchtere glucose tussen 6.1 en 7.0 heet ook wel ‘pré-diabetes patiënt’.
Wat heeft dit nu eigenlijk te maken met vroegdiagnostiek? Daarvoor laat ik opnieuw een afbeelding uit hoofdstuk 3 zien (figuur 2). We zien hier weer ongeveer 100 mensen keurig gesorteerd naar het cholesterolgehalte in het bloed. Mensen met een laag cholesterol hebben weinig kans op hart- en vaatziekten (groen), mensen met een hoog cholesterol hebben een grote kans (rood). Wat gebeurt er als we de grens van te hoog cholesterol gaan verlagen – als we dus strenger worden? Het aantal patiënten neemt sterk toe en het cholesterolgehalte van deze patiënten is gemiddeld wat lager. Hé, dat klinkt bekend! Kijk maar naar hoofdstuk 4. Betere scans zorgen voor meer en steeds kleinere afwijkingen.
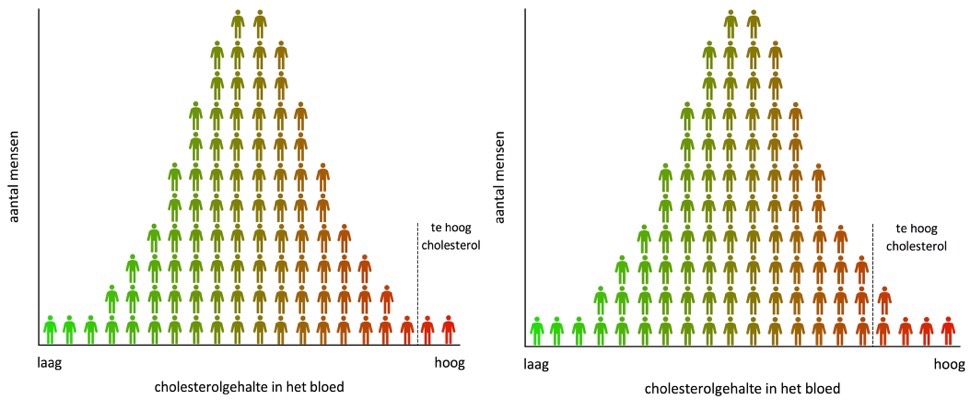
Er is wel een verschil. Kijk nog maar eens naar figuur 2. De patiënten met het allerhoogste cholesterolgehalte hebben het meeste te winnen bij een behandeling. Ze lopen namelijk het grootste risico. Als de norm strenger wordt, komen er 3 mensen bij die we nu ook patiënt noemen. Die nieuwe patiënten lopen sowieso al minder risico op hart- en vaatziekten. Dus als je de norm aanscherpt, komen er patiënten bij die minder risico lopen. Het gevolg is dat het gemiddelde risico van alle patiënten afneemt. Het grappige is dat je helemaal geen patiënt hoeft te behandelen om dit effect te bereiken. Als de norm strenger wordt, neemt het gemiddelde risico op hart- en vaatziekten van de patiënten vanzelf af! Met behandeling wordt dit alleen maar beter. Maar, als je dit effect niet kent, denk je dat alle verbetering door de behandeling komt. En dat is dus niet zo.
Een ander gevolg is dat de behandeling gemiddeld minder effect heeft. Dat klinkt raar! Hierboven heb ik beweerd dat het met behandeling juist beter wordt. Hoe zit dat? De patiënten met de allerhoogste cholesterolwaarden lopen zoals gezegd het allergrootste risico op hart- en vaatziekten. Ze hebben daardoor het meeste te winnen bij een behandeling. Als het cholesterol lager wordt, heeft een patiënt steeds minder te winnen bij een behandeling. Voor de totale groep wordt het risico steeds kleiner, maar voor de individuele patiënt maakt het steeds minder uit.
Voor de effectiviteit van een behandeling is de term numbers needed tot treat bedacht. Dit wordt meestal afgekort tot NNT. Dat betekent: het aantal patiënten dat je moet behandelen om er één te ‘redden’. In onderzoeken wordt steevast het effect gevonden dat ik hierboven heb beschreven. Als de norm wordt aangescherpt, wordt de behandeling voor de hele groep beter, maar neemt ook het NNT toe. Als patiënt weet je natuurlijk nooit of jij nu net die ene ‘geredde’ patiënt bent.
Samenvattend
Als een norm wordt aangescherpt, zal het aantal patiënten sterk toenemen waarbij die nieuwe patiënten een gunstiger risicoprofiel hebben. Dat zorgt er automatisch voor dat het risico van de hele groep patiënten kleiner wordt. Dit effect treedt ook op als je de patiënten niet behandelt. Het blijft bestaan als je de patiënten wel behandeld. De behandeling per patiënt wordt steeds minder effectief.
Volgend hoofdstuk (6). Een magisch gevolg van betere scans en laboratoriumtesten: het Will Rogers effect
Vorig hoofdstuk (4). De gevolgen van betere scans en laboratoriumtesten
Thanks grreat blog
LikeLike